Из-за чего возникает воспаление толстого кишечника (колит) – рассказывает заведующая гастроэнтерологическим отделением 4 Городской клинический больницы Елена Владимировна Полежаева
Главной причиной острого состояния являются различные патогенные бактерии. Кроме того слизистая оболочка кишечника чувствительна, и может воспалиться в результате:
-
Пищевого отравления.
-
Аллергической реакции.
-
Воздействия некоторых медикаментов.
-
Тяжелого инфекционного заболевания.
Хроническая форма возникает в результате отсутствия или неэффективного лечения острого колита. Чаще всего хроническое воспаление сохраняется из-за низкого иммунитета. Другие распространенные причины хронического колита:
-
Аутоимунная патология;
-
Глистная инвазия.
-
Заболевания органов малого таза у женщин.
-
Бесконтрольное употребление антибиотиков.
-
Алкоголизм.
-
Хронический дисбактериоз.
-
Злоупотребление пряностями, острой пищей.
-
Врожденные дефекты кишечника.
К провоцирующим болезнь факторам врачи относят однообразное питание, употребление тяжелой пищи. В зрелом возрасте могут встречаться ишемические колиты. Они формируются из-за нарушения нормального кровообращения в брыжеечных артериях. Это опасное состояние, которое требует срочной медицинской помощи.
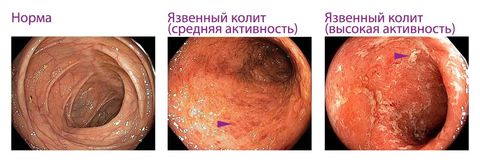
Язвенный колит протекает с образованием эрозий, язв, некроза и кровоизлияний.
Симптоматика различается в зависимости от вида заболевания. Острый колит характеризуется резким началом. Человек жалуется на следующие проявления:
-
диарею;
-
обширную боль в животе;
-
метеоризм;
-
режущие или жгучие боли в области прямой кишки;
-
лихорадочное состояние.
Кал при колите может содержать примесь крови и слизи.
Хроническое воспаление имеет вялотекущее течение. Проявления менее выражены. Характерны периоды обострения и затишья. О наличие воспаления в толстом кишечнике могут сказать следующие признаки:
-
нарушение стула;
-
ноющие боли, преимущественно сбоку и внизу живота;
-
характерно усиление дискомфорта после еды или при активных движениях;
-
постоянное вздутие;
Отличительным признаком является то, что тепловые процедуры (грелка, ванна, грязевые процедуры) приводят к усилению интенсивности болей. У 80% пациентов с таким диагнозом отмечается снижение аппетита.
Без соответствующего и своевременного лечения воспаление на слизистой оболочке может привести к органическим изменениям толстого кишечника. Самыми распространенными являются:
-
возникновение рубца, который приводит к сужению просвета толстого кишечника;
-
внутреннее кровотечение;
-
нетравматическое прободение или разрыв кишечника, что влечет развитие перитонита;
-
острая непроходимость из-за образования спаек.
Эти состояния представляют угрозу для жизни человека. Важно при первых проявлениях болезни обратиться к врачу.
Диагностика патологии
Поставить правильный диагноз может только врач-гастроэнтеролог. Перечень исследований включает: общий анализ крови и мочи, биохимический анализ крови.Обязательным является назначение копрологического исследования. Оно включает химическое, микроскопическое и бактериологическое исследование кала в лаборатории. Также обязателен иммунохимический анализ кала на скрытую кровь, являющийся скрининговым методом исследования, который проводится в рамках диспансеризации.
Врач также направляет на следующие инструментальные исследования:
-
Рентген брюшной полости.
-
Эндоскопию кишечника (колоноскопию).
-
Ирригоскопию — рентген с введением контраста в толстую кишку, позволяющий точно обнаружить воспалительный процесс и границы его распространения.
-
УЗИ органов брюшной полости.
-
ЭКГ
-
Флюорография лёгких.
Обязательно следует исключить такие заболевания, как полипоз и онкопатологию кишечника. Настораживающим признаком является кровь во время и после дефекации. Это состояние требует комплексного и тщательного исследования. Рекомендуется консультация врачей смежных специальностей.
В период обострения, а также при тяжелом течении острого колита человека необходимо госпитализировать. Лечение амбулаторно проводится только после снятия острых проявлений, и отсутствия осложнений.
Терапия направлена не только на борьбу с воспалением, а также на снижение чувствительности слизистой оболочки кишечника. На первом этапе усилия врачей сконцентрированы на устранении признаков обезвоживания и нормализации работы всех отделов кишечника.
При хроническом течении важным методом лечения является соблюдение специальной лечебной диеты.
Диетотерапия

Питание корректируется на любой стадии болезни. В острой фазе необходимо помочь кишечнику, поэтому из рациона исключаются вся тяжелая, трудно усвояемая пища. В список запрещенных продуктов входят:
-
копчености;
-
сахар, сладости;
-
мясо, включая бульоны;
-
бобовые;
-
соль, уксус;
-
овощи, фрукты;
-
все продукты, которые направлены на стимуляцию перистальтики кишечника.
Количество соли в день должно не превышать 8—10 грамм. Блюда нужно подавать в тушеном, вареном или протертом виде. Разрешается приготовление на пару, без добавления жира. Питание должно быть частым, небольшими порциями. Ограничений в приеме воды нет.
В период обострения следует максимально щадить желудочно-кишечный тракт. Для этого нужно строго соблюдать все рекомендации лечащего врача. В среднем специальная диета назначается на 3—5 дней. Этого достаточно для снятия острых симптомов.
Консервативное лечение
При неэффективности лечебного питания, а также при выявлении сопутствующих заболеваний ЖКТ необходимо медикаментозная терапия. Доза и продолжительность курса подбирается врачом — гастроэнтерологом индивидуально.
При согласовании с врачом, в качестве дополнительного лечения могут использоваться лечебные растительные сборы. Они помогают справиться с воспалением, уменьшить боль и справиться с диареей.
При обнаружении в анализах глистов и простейших, рекомендуется курс противопаразитарной терапии. Иногда целесообразно применение сорбентов и кишечных антисептиков.
Воспалительный процесс в нижних отделах кишечника хорошо купируется при помощи местного противовоспалительного лечения. С этой целью назначаются анальные свечи и микроклизмы. Они помогают не только отрегулировать моторную функцию кишечника, но и оказывают местное обезболивающее и бактерицидное действие.
Если пациент жалуется на запоры, показаны слабительные препараты, свечи или клизмы. Для коррекции иммунитета могут назначаться витамины, иммуностимулирующие препараты.
Оперативный метод лечения
Операция рекомендуется только в исключительных случаях, когда существует риск для жизни человека. К ним относятся все осложнения колита — развитие перитонита, разрыв кишечника, внутреннее кровотечение.
Часто оперативное вмешательство проводится при тяжелом течении язвенного колита. Для этого проводится колопроктэктомия — радикальное удаление толстой кишки.
При своевременном обращении за медицинской помощью и соблюдение предписанной диеты и лечения прогноз благоприятный. После снятия острого периода полностью восстанавливается работоспособность и улучшается самочувствие.
Но для увеличения продолжительности периода ремиссии человеку с колитом нужно правильно питаться на протяжении всей жизни. Исключено долгое голодание или соблюдение жестких диет. Следует забыть про перекусы на бегу, фастфуд, а также жирную, острую и копченую пищу.
Также необходимо вовремя пролечивать все заболевания желудочно-кишечного тракта. Женщинам важно посещать ежегодно гинеколога, чтобы выявить на начальной стадии воспалительные заболевания в органах малого таза.
Исключите вредные привычки. Старайтесь избегать длительных стрессов. Если вы подозреваете у себя колит, лечение должен назначать только гастроэнтеролог после тщательного обследования.
В ОБУЗ «Городская клиническая больница №4» консультацию врача – гастроэнтеролога можно получить по предварительной записи через портал Госуслуг или контакт центр по телефону 26-77-62.

